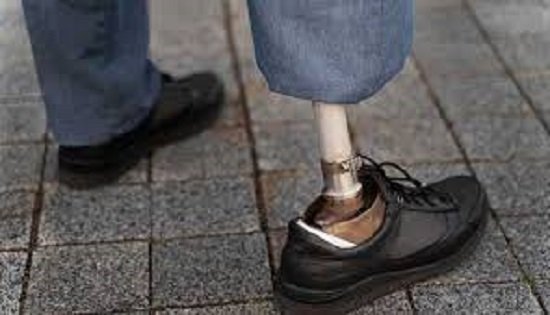
La técnica de osteointegración permitió anclar prótesis directamente al hueso, mejorando la movilidad, el equilibrio y la calidad de vida de pacientes con amputaciones en miembros inferiores. En la Argentina, el procedimiento avanzó con resultados prometedores.
Pie Florencia Belén Mogno
Millones de personas convivieron en el mundo con algún tipo de amputación, y las estimaciones indicaron que la afectación de las piernas fue hasta tres veces más frecuente que la de los brazos. Más allá del impacto físico, estas situaciones condicionaron la autonomía, la movilidad y la vida cotidiana de quienes dependieron del uso de prótesis para desplazarse.
Durante décadas, el sistema tradicional de encaje o cono representó la principal alternativa para las amputaciones de miembros inferiores. Sin embargo, una parte significativa de los pacientes presentó dificultades para tolerarlo, con molestias persistentes, lesiones cutáneas y dolor al caminar, factores que en muchos casos limitaron el uso de la prótesis o llevaron directamente a su abandono.
En ese contexto y de acuerdo con la información a la que accedió Diario NCO, se publicó un informe sobre los avances quirúrgicos y tecnológicos que abrieron nuevas posibilidades para mejorar la rehabilitación y la integración funcional de las prótesis. Entre estas innovaciones, la osteointegración se posicionó como una técnica que modificó de manera sustancial el vínculo entre el cuerpo y la prótesis.
¿Qué es la osteointegración y cómo funciona?
La osteointegración consistió en anclar un implante metálico de titanio poroso directamente al hueso residual de la pierna. A partir de este implante, la prótesis se conectó mediante un sistema transcutáneo, eliminando la necesidad del cono o encaje tradicional que rodeaba el muñón.
Según explicó en el informe el especialista en Ortopedia Oncológica Erik Pebe Pueyrredón, jefe del servicio de Ortopedia y Traumatología del Instituto Alexander Fleming, esta técnica permitió resolver muchos de los inconvenientes habituales del sistema convencional. El procedimiento eliminó la fricción constante del encaje, reduciendo irritaciones, transpiración excesiva y dolor en cada paso.
En la Argentina, el desarrollo de esta técnica avanzó de manera sostenida. El equipo encabezado por Pebe Pueyrredón realizó en abril de 2024 la primera osteointegración bilateral transfemoral en un solo tiempo en el país y la primera de este tipo en Latinoamérica. Hasta el momento, se llevaron adelante 17 cirugías, de las cuales 13 estuvieron a cargo de este equipo.
Una técnica con respaldo internacional
La osteointegración no constituyó un procedimiento experimental aislado. La primera cirugía se realizó en Suecia en 1990 y, con el paso de los años, fue ganando aceptación a medida que la técnica y los materiales evolucionaron. A nivel mundial se practicaron entre 2.500 y 3.000 intervenciones.
Australia se consolidó como uno de los países con mayor experiencia, con más de tres décadas de desarrollo en este tipo de cirugías. También se implementó en Holanda, Estados Unidos, Alemania, Inglaterra, Canadá, Chile y Brasil, lo que permitió acumular evidencia sobre su seguridad y efectividad.
Los resultados clínicos mostraron mejoras progresivas en la funcionalidad de los pacientes a medida que avanzaron las etapas de rehabilitación. De acuerdo con los especialistas, los scores funcionales mejoraron de forma sostenida, reforzando el potencial de la técnica como alternativa para casos complejos.
A quiénes se recomendó y cuáles fueron sus ventajas
Gracias a los avances en el procedimiento y en el diseño del material protésico, la osteointegración se realizó en la Argentina de forma segura, aunque requirió una evaluación rigurosa. En general, se recomendó para personas de entre 18 y 70 años con amputaciones traumáticas o tumorales, así como para quienes presentaron muñones cortos o de difícil adaptación.
También se indicó en pacientes que sufrieron irritaciones cutáneas recurrentes, inflamaciones, infecciones asociadas al encaje, dolor en el apoyo isquiático o incomodidad incluso en reposo. En contraposición, no se recomendó en embarazadas, personas con diabetes o enfermedad vascular periférica severa, infecciones activas o cuadros que comprometieran el sistema inmunológico.
Entre las principales ventajas se destacó la facilidad para colocar y retirar la prótesis, la ausencia de ajustes constantes, el fortalecimiento del hueso residual y la mejora en la movilidad articular. Además, los pacientes necesitaron un menor esfuerzo para caminar y no presentaron problemas de transpiración durante el verano.
La recuperación y la osteopercepción
La recuperación postquirúrgica se planteó como un proceso gradual. La intervención tuvo una duración promedio de entre tres y cuatro horas y la carga parcial comenzó alrededor de la tercera semana, hasta alcanzar una carga completa entre las seis y ocho semanas. Pasado ese período, los pacientes lograron desplazarse de manera independiente.
Uno de los aspectos más innovadores fue la posibilidad de recuperar la sensación de pisada, un fenómeno conocido como osteopercepción. A través del implante, las vibraciones del suelo se transmitieron directamente al hueso, permitiendo una percepción más natural del apoyo y una mayor fluidez en la marcha.
Este estímulo también favoreció la recalcificación del hueso, evitando la osteoporosis por desuso. En comparación con las prótesis tradicionales, los pacientes lograron mayor estabilidad, rango de movimiento y seguridad al caminar.
El rol clave de la rehabilitación
El éxito del procedimiento dependió de un abordaje multidisciplinario. La rehabilitación especializada resultó fundamental para entrenar la osteopercepción y readaptar el esquema corporal del paciente. Este trabajo se complementó con el seguimiento del implante externo y el ajuste preciso de los componentes protésicos.
Los especialistas subrayaron la importancia de la higiene del estoma por donde se exteriorizó el implante, una medida clave para prevenir infecciones. El seguimiento médico cercano, especialmente durante los primeros meses, fue señalado como un factor decisivo para consolidar los resultados.
Desde esta perspectiva, la osteointegración se presentó como una cirugía orientada a recuperar calidad de vida. Su efectividad se sostuvo en la combinación entre técnica quirúrgica, rehabilitación adecuada y un seguimiento interdisciplinario continuo, que permitió a muchos pacientes volver a caminar con mayor seguridad y autonomía.
Fuente fotografías: redes sociales.
Te Puede Interesar:
https://www.instagram.com/diarioncomatanza
https://facebook.com/diarionco




For the reason that the admin of this site is working, no uncertainty very quickly it will be renowned, due to its quality contents.